Papilomas vīrusa infekcija tagad ir uz visas pasaules lūpām. Izrādījās, ka vīruss, kas izraisa kārpu un mazāku veidojumu parādīšanos uz ādas (papilomas), var izraisīt dzimumorgānu vēža attīstību sievietēm un vīriešiem, kā arī taisnās zarnas un rīkles karcinomu. Vakcīnas, kas izstrādātas, lai aizsargātu cilvēku no visbīstamākajiem vīrusa celmiem, pašas var izraisīt smagas reakcijas.
Papilomas vīrusa infekcijas veidi
Kārpas un dzemdes kakla vēzi izraisa divi dažādi viena un tā paša vīrusa veidi (saukti par celmiem). Ja tiek konstatēts tikai fakts, ka ir notikusi papilomas vīrusa infekcija, tas nenozīmē, ka cilvēkam būs papilomas vīrusa vēzis: tas ir iespējams, ja organismā ir nokļuvis onkogēnās grupas celms. Tajā pašā laikā inficēšanās ar kādu no celmiem palielina cita veida vīrusa iekļūšanas organismā risku.
Kopumā tiek izolēti aptuveni 600 papilomatozes vīrusa celmi, kas atšķiras viens no otra ar proteīnu komplektu un secību, kas atrodas uz to apvalka. Zinātnieki tos iedala 27 sugās un 5 dzimtās.
Atkarībā no spējas izraisīt vēzi izšķir šādus cilvēka papilomas vīrusa veidus:
- Ar zemu onkogēno risku (to iekļūšana organismā, visticamāk, neizraisīs vēzi). Tie ir vīrusi ar cipariem 3, 11, 32, 34, 40-44, 6, 51, 61, 13. 72 un 73.
- Ar vidējo onkogēno risku. Tie ir celmi 35, 53, 30, 52, 45, 56, 58. Tie rada veidojumus uz ādas un gļotādām, kuru ļaundabīgo audzēju iespējamība ir lielāka nekā pirmajā gadījumā.
- Augstas onkogenitātes celmi. Tas, pirmkārt, ir 16. tipa papilomas vīruss, kas izraisa dzemdes kakla vēzi katrai otrajai sievietei (41-54%), kā arī 18. tipa vīruss, kas šo slimību provocē katrā desmitajā tā pārnēsātāju. Pie ļoti onkogēniem pieder arī celmi ar numuriem 31, 33, 39, 50, 59, 64, 68, 70, 82.
Papilomas vīrusa infekcijas risks
Papilomatozes vīrusa īpašības ir tādas, ka tas nosēžas vai nu ādā, vai dažādu orgānu gļotādās: reproduktīvajā (gan vīriešu, gan sieviešu), barības vada, bronhu, mutes dobuma, taisnās zarnas. To var lokalizēt arī acu konjunktīvā.
Katram vīrusa celmam ir sava "mīļākā" lokalizācija. Tātad visbīstamākie 16. un 18. tipi, kad tie tiek skarti, nekavējoties "aiziet" uz dzimumorgāniem, un zemas onkogēnas vīrusi 6 un 11 ietekmē vulvu un starpenumu, izraisot tur dzimumorgānu kārpu attīstību. Šie paši celmi var izraisīt papilomatozi bērna elpceļos, ja viņš ir dzimis dabiski no mātes ar dzimumorgānu kondilomām.
Pēc inficēšanās slimība ar smagiem simptomiem ne vienmēr attīstās. Gluži pretēji, slimība visbiežāk paliek nepamanīta un nerada nopietnas sekas.
Bīstamākās cilvēka papilomas vīrusa infekcijas komplikācijas ir:
- dzemdes kakla vēzis. Sievietēm tas notiek inficēšanās ar cilvēka papilomas vīrusa 16. vai 18. tipa vīrusa rezultātā. Ir pierādīts, ka šī slimība nenotiek, ja nav papilomas vīrusa. Un, ja agrāk viņi runāja par dzemdes kakla karcinomas attīstību no erozijas vai ektropijas, tagad tas ir pārskatīts un noliegts;
- taisnās zarnas karcinoma. Tam, atšķirībā no pirmās slimības, var būt citi cēloņi;
- rīkles vēzis. To izraisa arī 16. tipa vīruss;
- plaušu vēzis, kas var rasties, inficējoties ar 16, 18, 11, 2, 6, 30 vīrusa veidiem;
- elpošanas mazspēja, kas attīstās ar ļaundabīgu papilomu augšanu elpošanas traktā (balsene, traheja);
- kontakta asiņošana no kārpas. Ja tie atrodas uz vulvas, starpenes vai maksts, tad tos provocē sekss. Ar atšķirīgu lokalizāciju (degunā, mutē) var izraisīt asiņošanu, tos mehāniski traumējot ar citiem priekšmetiem.
Katru gadu, pēc oficiāliem avotiem, pasaulē tiek reģistrēts nedaudz mazāk par pusmiljonu (470 000) jaunu šī vīrusa izraisītu dzemdes kakla vēža gadījumu. Katru gadu no šīs slimības mirst 233 000 sieviešu. Līdz ar to šī onkoloģiskā slimība ir 2. vietā pēc biežuma starp visām vēža patoloģijām ginekoloģijā (pirmā vieta krūts vēža gadījumā) un 5. vietā starp visiem sieviešu nāves cēloņiem. Visbiežāk sievietes, kas jaunākas par 40 gadiem, mirst no dzemdes kakla karcinomas.
Pārraides ceļi
Papilomas vīruss ir ļoti izplatīts. Saskaņā ar mūsdienu datiem to var atrast 90% pasaules iedzīvotāju.
Kā tiek pārnests cilvēka papilomas vīruss:
- seksuāli (ar jebkāda veida seksu). Prezervatīvi samazina tā iekļūšanas iespēju organismā (infekcija, lietojot prezervatīvu, bija 37, 8, bet bez tā - 89, 3%), taču pilnībā nenovērš infekciju: lateksa poru diametrs ir paredzēts, lai novērstu spermatozoīdu veidošanos, kamēr vīrusa izmērs ir pārāk mazs;
- mājsaimniecības veidā, kad vīruss iekļūst caur bojātu ādu. Tas notiek baseinā, vannā, lietojot koplietošanas dvieļus, manikīra rīkus, traukus;
- no mātes bērnam, dzemdību laikā: biežāk - ar patstāvīgām dzemdībām, bet arī ar ķeizargriezienu, pastāv arī iespēja vīrusam nokļūt uz balsenes membrānām;
- ar siekalām - ar skūpstiem;
- saskare - berzējot vai griežot papilomas, kārpas vai kondilomas pie ādas vai gļotādas, kur bojāta integritāte. Tā parasti notiek pašinfekcija.
Ja cilvēka imunitāte vīrusa ienākšanas brīdī ir spēcīga, tad varbūtība, ka slimība attīstīsies, ir maza: visticamāk, mikrobs paliks neaktīvā stāvoklī. Slimības attīstības risks palielinās, ja:
- agrīna (pirms 16 gadu vecuma) seksuālās aktivitātes vai vismaz glāstīšanas;
- bieža (vairāk nekā reizi 3 gados) seksuālo partneru maiņa;
- dzimumorgānu infekcijas, piemēram, atkārtots piena sēnīte, hlamīdijas, gonoreja, ureaplazmoze;
- bijuši aborti;
- dzemdes kakla slimības: erozija, ektropija;
- pastāvīgs stress;
- slikti ieradumi: smēķēšana, alkoholisms;
- ilgstoša kontracepcijas tablešu lietošana;
- vielmaiņas procesu pārkāpumi;
- avitaminoze.
Dzimumorgānu kondilomu klātbūtne grūtniecei ir indikācija ķeizargriezienam – lai izvairītos no bērna elpceļu inficēšanās. Tādējādi maz ticams, ka bērns "dabū" mikrobu no mātes. Onkogēnie vīrusa veidi netiek pārnesti ar sadzīves līdzekļiem, jo vīrusu nesošie veidojumi neatrodas uz ādas. Tāpēc pirmā "iepazīšanās" ar šiem mikrobiem parasti notiek dzimumakta laikā, un tas parasti notiek pusaudža gados. Tas attaisno nepieciešamību veikt pasākumus (jo īpaši vakcināciju) tieši pirms pirmās seksuālās pieredzes.
Kā izpaužas papilomas vīrusa infekcija?
Cilvēka papilomas vīrusa simptomi ir atkarīgi no tā, kurš celms iekļuva organismā un kādu klīnisko formu tas izraisīja. Tātad, tas varētu būt:
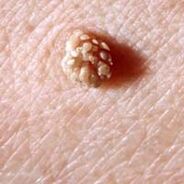
- Papiloma- viens vai vairāki. Tie ir sēņu formas izaugumi uz ādas krāsas kātiņa vai ar dzeltenīgu, brūnganu vai melnīgu nokrāsu. Tie atrodas uz ādas zem piena dziedzeriem, uz kakla, padusēs, uz sejas, kā arī uz mutes, deguna vai dzimumorgānu gļotādām. Biežāk papilomas rodas sievietēm. Parasti tie ir tikai kosmētisks defekts, var radīt diskomfortu vai sāpes. Reti papilomas kļūst ļaundabīgas.
- Kārpas, ieskaitot plantāru. Tie ir brūngani sēņu formas veidojumi. Plaukstu un pēdu zonā tie rodas vietās ar vislielāko berzi un, nospiežot, rada sāpes. Augu kārpām var būt kāts, kas stiepjas veselos audos. Tie var kļūt iekaisuši un ievainoti.
- Dzimumorgānu kārpas. Tie ir papilāru izaugumi, kas, saplūstot viens ar otru, atgādina ziedkāpostu. Kondilomas veidojas uz gļotādām: uz dzimumorgāniem, starpenē. Ja tie radušies anālā seksa rezultātā, tie atrodas ap anālo atveri. Kondilomas var atrasties arī uz iekšējo orgānu gļotādām: urīnpūslī, zarnās. Tas izraisa tādus simptomus kā sāpīga urinēšana vai defekācija, fizioloģisko funkciju pārkāpums.
- Dzemdes kakla pirmsvēža slimība - displāzija, ko izraisa cilvēka papilomas vīruss – klīniski neizpaužas. Par šo slimību var rasties aizdomas kolposkopijas laikā; konstatēts citoloģiski izmeklējot uztriepi no dzemdes kakla kanāla.
- Dzemdes kakla vēzisneparādās uzreiz. Agrīnā stadijā simptomu nav. Sievietei jābrīdina nieze dzimumorgānu apvidū, izdalījumu rakstura izmaiņas no dzimumorgānu trakta (tās var kļūt bagātīgākas, var parādīties asiņu svītras, var būt nepatīkama smaka), menstruāciju traucējumi, asiņošana. pēc dzimumakta vai cikla vidū. Vēlākos posmos šo slimību raksturo kāju pietūkums (parasti vienā pusē), sāpes mugurkaulā vai muguras lejasdaļā.
- Bovenoidālā papuloze. Tas ir pirmsvēža stāvokļa nosaukums, kas vīriešiem attīstās biežāk. To raksturo dažāda skaita plankumu un plankumu parādīšanās uz ādas no rozā vai dzeltenīgas līdz sarkanbrūnai vai purpursarkanai. Šādu plāksnīšu virsma var būt gluda vai kārpaina; tiem ir sāpīgi pieskarties.
- Bovena slimība- Tas ir ādas un gļotādu vēzis, kas attīstās no virsmas slāņa šūnām. Tas izskatās kā spilgti sarkans ādas defekts ar nelīdzenām kontūrām, klāts ar zvīņām un kārpu izaugumiem.
Vīriešiem cilvēka papilomas vīruss izraisa īpašu slimību – dzimumlocekļa plakanšūnu karcinomu. Tās cēlonis ir 16. tipa vīruss. Pēdējais cigarešu dūmu ietekmē izmaina vīriešu dzimumorgānu šūnas, savukārt ļaundabīgais raksturs tiek iegūts 2. tipa herpes simplex vīrusa ietekmē, ja vīrieša DNS satur Ras gēnu, ja tika veikta PUVA terapija, tika veikta ķīmijterapija. , vai vīrietis ir slims ar HIV. Plakanšūnu karcinoma izskatās savādāk. Tas var būt plankums, kas paceļas virs ādas ar kārpu veidojumiem augšpusē, tas var arī izskatīties pēc čūlas, kas iznīcina dzimumlocekli. Audzējs ir lokalizēts uz galvas vai priekšādiņas.
Cilvēka papilomas vīrusa izraisītais taisnās zarnas vēzis biežāk sastopams arī vīriešiem. Tas notiek galvenokārt cilvēkiem ar netradicionālu orientāciju. To raksturo sāpīga defekācija, asiņu vai ichor izdalīšanās no taisnās zarnas.
Jebkura papilomas vīrusa infekcijas forma neattīstās uzreiz pēc inficēšanās: pirms pirmo simptomu parādīšanās jāpaiet no 14 dienām līdz vairākiem gadiem (atkarībā no imunitātes un labvēlīgiem faktoriem).
Diagnostika
Lai noteiktu diagnozi ārējo papilomu vai kārpu klātbūtnē, nav nepieciešams veikt papilomas vīrusa analīzi. Citu infekcijas klīnisko formu klātbūtnē jums ir nepieciešams:
- Medicīniskā pārbaude:sievietēm - ginekologs, vīriešiem - urologs.
- Kolposkopija(sievietēm) - dzemdes kakla izmeklēšana mikroskopā. Pētījuma laikā tiek veikti testi ar Lugola šķīdumu, Papanicolaou tests (uztriepes no dzemdes kakla kanāla un dzemdes kakla), dzemdes kakla biopsija, tiek ņemta uztriepe izmeklēšanai ar PCR metodi un Digene testu.
- Uretroskopija un rektoskopija(vīriešiem). Urīnvada vai taisnās zarnas izmeklēšanas laikā tiek veikta arī pirmsvēža vai vēža aizdomīgu izmaiņu biopsija, tiek ņemtas arī uztriepes izmeklēšanai ar PCR metodi un Digene testu.
Tādējādi testus uz vīrusu iespējams veikt tikai ginekologa (sievietēm) vai urologa (vīriešiem) kabinetā. Tas ir PCR pētījums par uztriepi no dzemdes kakla kanāla vai urīnizvadkanāla vai Digene tests, ko veic ar materiālu, kas ņemts no biopsijas vai epitēlija šūnu nokasīšanas.
Ārstēšana
Kā ārstēt cilvēka papilomas vīrusu ir atkarīgs no infekcijas formas. Tātad, ja mēs runājam par kārpas, papillomas vai kondilomas, ārstēšana tiek veikta 2 posmos:
- Veidojums tiek noņemts ar dažādām metodēm. Tā var būt ķirurģiska izgriešana ar skalpeli, dedzināšana ar lāzeru vai elektrisko strāvu, kas ir efektīvāka papilomu un kondilomu gadījumā. Kārpu ārstēšanai veiksmīgi tiek izmantota kriodestrukcijas metode - patoloģisko audu nekroze ar šķidrā slāpekļa palīdzību, kam ir ļoti zema temperatūra.
- Imūnmodulatoru iecelšana, kuru uzdevums ir aktivizēt pašam savu imunitāti, kam vairs nevajadzētu ļaut vīrusam "pacelt galvu" (zāles, kas vīrusu iznīcinātu pilnībā, vēl nav izgudrotas).
Turklāt ir svarīgi nodrošināt atkārtotas inficēšanās profilaksi: pārtraukt seksuālo kontaktu ar inficētu partneri (optimālā gadījumā - ārstēties ar viņu), izslēgt biežas seksuālo partneru maiņas, izvairīties no pirts, saunas, peldbaseinu apmeklējuma.
Cilvēka papilomas vīrusa vēža ārstēšana ir atkarīga no vēža atklāšanas stadijas. Tas parasti sastāv no trim sastāvdaļām: audzēja ķirurģiska noņemšana, ķīmijterapija un staru terapija. Kad piemērot pēdējos 2 ārstēšanas veidus – tikai pēc operācijas, operācijas vietā vai gan pirms, gan pēc – onkologs izlemj pēc apskates.
Tiek izstrādāta vakcīna, kas varētu izārstēt cilvēka papilomas vīrusa infekciju.
Profilakse
Ņemot vērā cilvēka papilomas vīrusa infekcijas bīstamību un tās ievērojamo izplatību, pret cilvēka papilomas vīrusu ir sintezētas vairākas vakcīnas.
Visas vakcīnas ir sertificētas un izturējušas atbilstošos testus. Tie nesatur pašus vīrusus, bet gan atsevišķus proteīnus, kas atrodas uz norādīto vīrusu celmu kapsulas, tāpēc nevar izraisīt slimību. Tās ieteicams veikt pat pirms pubertātes – 9-14 gadu vecumā, tas ir, līdz brīdim, kad bērns vēl it kā nav pazīstams ar vīrusu. Pagaidām skaidri ieteikumi attiecas tikai uz meitenēm, jo dzemdes kakla vēzis rodas tikai inficēšanās ar šo vīrusu rezultātā, un tas izceļas ar ārkārtīgi augstu mirstības līmeni. Tajā pašā vecumā tiek vakcinēti arī zēni.
Šķiet, ka nevar atrast naudu, lai glābtu bērnu no tik nopietnām onkoloģiskām slimībām. Turklāt dažās pasaules valstīs, kā arī 18 ASV štatos vienas no vakcīnām ieviešana ir ieviesta Nacionālajos imunizācijas grafikos. Bet ir daudz "bet":
- pētījumi liecina, ka vakcīnas samazina, bet pilnībā nenovērš risku saslimt ar dzemdes kakla vēzi;
- pēc oficiālajiem datiem, 8% no visām vakcinācijas laikā novērotajām blakusparādībām (jeb 0, 003% no visiem vakcinētajiem) bija saistītas ar smagām blakusparādībām: nāvi, invaliditāti, slimībām, kas apdraud dzīvību un veselību. Par nāves gadījumiem ziņots arī 56 vakcinētām pieaugušām sievietēm, taču netika konstatēta saistība ar pašām vakcinācijām;
- atbildot uz vakcīnu, daži pusaudži reaģēja ar temperatūras paaugstināšanos līdz lielam skaitam, kas izraisīja krampjus, daži ar elpošanas mazspēju, kas ir nāvējoša. Tiek izteikts viedoklis, ka šāda reakcija varētu būt novērojama noteikta gēna nesējiem. Tajā pašā laikā pirms vakcinācijas cilvēka genoma izpēte netiek veikta, tāpēc nav iespējams zināt, vai bērns ir šī gēna nēsātājs;
- pēc vakcinācijas tika reģistrēts Gijēna-Barē sindroms - slimība, kurā notiek kāju un roku paralīze (bieži vien atgriezeniska), muskuļu vājums un pilnīga to "izslēgšana" var ietekmēt visus muskuļus, arī elpošanas;
- novēroti paaugstināta trombembolijas riska gadījumi. Šī komplikācija tika konstatēta 56 cilvēkiem, no kuriem 19 cilvēkiem bija plaušu embolija, kuras dēļ 4 cilvēki nomira;
- nav zināms, kā vakcinācija ietekmē auglību un grūtniecību: ir pagājis pārāk maz laika kopš pirmo meiteņu grupu vakcinācijas.
No vienas puses, joprojām ir pierādījumi, ka vakcinētās sievietes saglabā normālu (saskaņā ar Pap testu) dzemdes kakla šūnu stāvokli vismaz 5 gadus. Savukārt par vakcinācijas ilgtermiņa rezultātiem runāt ir pāragri. Jebkurā gadījumā, ja meitenei "jau no mazotnes" māca, ka profilaktiskās apskates, arī pie ginekologa, nāk par labu, varam sagaidīt, ka jebkuru slimību var atklāt agrīnā stadijā.
Tādējādi vecāku ziņā ir izlemt, vai vakcinēt savu bērnu vai nē.



















